Coelioscopie
Au d’une pathologie gynécologique, votre gynécologue vous a proposé de réaliser une coelioscopie. Voici quelques informations utiles sur cette intervention chirurgicale.
Qu’est-ce qu’une coelioscopie?
Il s’agit d’une intervention chirurgicale qui permet une visualisation directe de l’intérieur de l’abdomen par de petites incisions, sans grande ouverture de la paroi.
Une caméra et différents instruments sont introduits par ces incisions.
Comment se passe l’opération?
La coelioscopie est une intervention courante et bien maîtrisée de micro chirurgie.
Lorsque les secrétaires de la pré hospitalisation vous contacteront, elles vous donneront un RDV avec l’anesthésiste. L’opération est en effet toujours réalisée sous anesthésie générale.
Il est important d’être à jeun à partir de minuit. Etre à jeun signifie ne pas boire, ne pas manger et ne pas fumer, sinon l’intervention risque d’être annulée.
Dans la toute grande majorité des cas vous serez hospitalisée le matin même de l’intervention.
Pendant l’intervention
L’équipe anesthésique vous prendra en charge à votre arrivée au bloc opératoire. Après la mise en place d’une perfusion et de divers instruments de surveillance ils induiront l’anesthésie générale.
Un sondage urinaire est réalisé en début d’intervention et si nécessaire, un instrument est introduit dans l’utérus par voie vaginale afin de faciliter l’intervention.
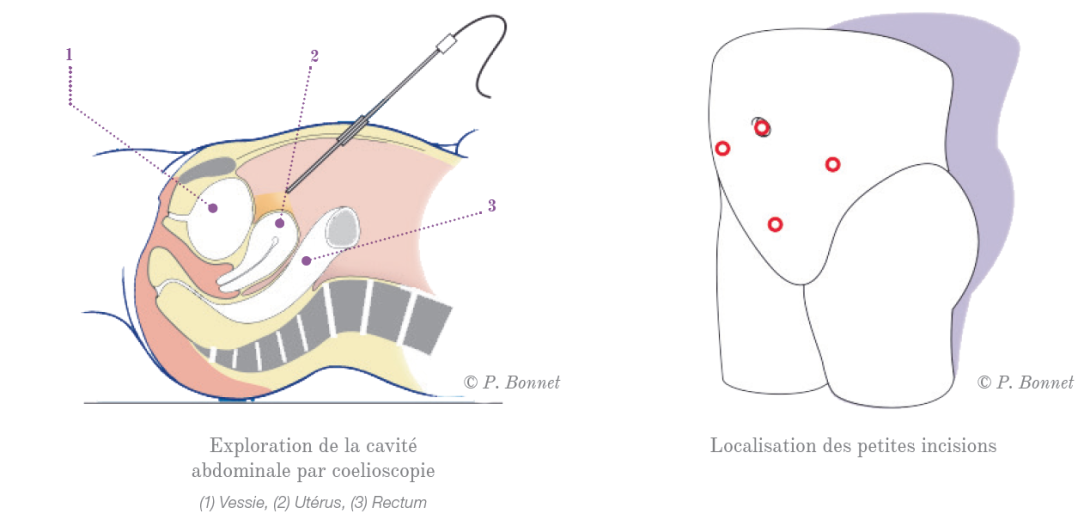
Une insufflation de gaz dans l’abdomen est nécessaire pour réaliser une coelioscopie. Une caméra et plusieurs instruments sont utilisés via les petites incisions. Dans la majorité des cas 3 petites incisions dans le bas ventre seront nécessaire ainsi qu’une incision au niveau ombilical pour y mettre la caméra.
Après l’intervention :
Vous passerez en salle de réveil pendant environ 2 heures avant de retourner dans votre chambre. Les premières 24 heures peuvent être douloureuses et nécessiter un traitement antalgique. Une perfusion intraveineuse est généralement laissée en place pour une durée variable afin de vous y administrer des antidouleurs, des antibiotiques ou d’autres thérapeutiques selon la situation.
Un traitement anticoagulant et des bas de contention sont parfois instaurés dans les suites opératoires.
Un saignement vaginal modéré est banal dans les premiers jours post opératoires.
La reprise d’une alimentation normale se fait en général dans les jours suivant l’opération. Dans la majorité des cas vous recevrez un petit déjeuner dès le lendemain de l’intervention.
Sauf information contraire de la part de votre gynécologue aucun régime alimentaire particulier n’est à suivre après cette intervention.
La sortie a généralement lieu le lendemain de l’intervention mais parfois une surveillance de 2-3 jours est nécessaire en fonction de l’intervention réalisée.
Des douches sont possibles rapidement après l’opération mais il est préférable d’attendre deux semaines avant de prendre un bain.
Après la sortie :
Ne laissez pas de pansements mouillés sur les plaies. Le mieux est encore de laisser les plaies à l’air. Il n’est pas nécessaire de désinfecter les points de sutures ni d’y apporter des soins particuliers. Après votre douche séchez bien les points en tapotant légèrement.
Un RDV chez votre médecin généraliste est indispensable environ 7 jours après l’intervention afin de retirer les fils de suture.
Après votre retour à domicile, si des douleurs, une augmentation des saignements, des vomissements, de la fièvre, une douleur dans les mollets ou toutes autres anomalies apparaissent, il est indispensable d’en informer votre médecin.
Il est recommandé d’attendre la visite post-opératoire, +/- 6 semaines après l’opération, pour reprendre une activité sexuelle dans le cas où une ablation de l’utérus (hystérectomie a été réalisée) sinon une abstinence de 10-15 jours est recommandée.
Vous pouvez rapidement reprendre une activité normale. Dans la majorité des cas une interruption de travail de 1 à 2 semaines vous sera proposée en fonction de votre activité professionnelle et de l’intervention réalisée.
Quels sont les inconvénients ou les risques de l’opération?
Certains risques propres à l’intervention existent : il peut s’agir de plaie accidentelle des voies urinaires, de l’intestin ou des vaisseaux sanguins. En cas d’hémorragie, une transfusion de sang ou de dérivés sanguins peut être nécessaire.
En fonction des constatations faites pendant l’intervention, la voie d’abord peut être modifiée pour des raisons techniques avec réalisation d’une ouverture de l’abdomen (laparoconversion) alors que l’opération était prévue par coelioscopie.
Après le retrait de la sonde urinaire, des difficultés à uriner peuvent être rencontrées pendant quelques jours et peuvent parfois justifier un traitement médicamenteux, éventuellement de remettre en place une sonde urinaire, voire de prolonger la durée prévue d’hospitalisation.
Un hématome ou une infection (abcès) peut survenir, nécessitant des soins locaux, voire une reprise chirurgicale ou un drainage. Un petit drain (tuyau) est parfois mis en place pour quelques jours dans l’abdomen pour éviter un hématome.
Une infection urinaire peut apparaître dans les suites de l’intervention. Elle se traite par la prise d’antibiotiques.
Une phlébite des membres inférieurs ou une embolie pulmonaire peut survenir. Leur prévention repose sur le port de bas de contention, des injections d’anticoagulant et le lever précoce.
Des adhérences intra-abdominales peuvent être secondaire à tout geste chirurgical et entraîner une infertilité, des douleurs chroniques ou plus rarement une occlusion intestinale. Il existe des produits qui peuvent réduire ce risque d’adhérence, remboursés dans certains cas. Votre médecin peut vous fournir des informations à ce sujet.
Comme toute chirurgie, cette intervention peut comporter très exceptionnellement un risque vital ou de séquelles graves.
Cette fiche à destination des patientes a été réalisée avec l’aide du GGOLFB (groupement des gynécologues obstétriciens belges francophones) et du CNGOF (collège national des gynécologues obstétriciens français).